
HPV属乳多空病毒科A亚群,是无包膜的具有嗜上皮性的双链环状DNA病毒,主要侵犯皮肤及黏膜鳞状上皮。研究发现,90%的宫颈癌与高危型HPV持续感染密切相关,其中HPV16、18型相关度最高。宫颈癌在全球女性恶性肿瘤发病率种排名第4,在15-44岁女性恶行肿瘤发病率中高达第二[1],是女性生殖系统最常见的恶行肿瘤,每年全球约有53万例的初诊宫颈癌病例,其中约有13万例是中国人[2]。因此,研究HPV致癌免疫机制及其相关免疫治疗研究尤为重要。
1. HPV致癌机理
HPV可以通过微小的皮肤损伤进入到上皮基低细胞中,在这些上皮基地细胞中检测到HPV DNA,没有检测到病毒衣壳蛋白,这表明在某些条件下HPV DNA通过目前尚未明确的机制随机整合到宿主细胞基因组中,随后干扰E2基因的表达,进一步抑制P53和pRB,促使感染细胞发生癌变[3]。据报道,HPV感染细胞后诱发感染细胞癌变主要通过以下几种机制:宿主细胞基因组中病毒DNA的整合、E2基因缺失或沉默、E6和E7基因中过表达、E5蛋白作为癌蛋白参与HPV感染细胞癌变[4]。其中,E6蛋白可以与p53基因结合,从而导致染色体的不稳定性,阻碍细胞凋亡,最终导致细胞永生化;E7蛋白与Rb蛋白结合,激活Rb蛋白相关蛋白,使细胞周期蛋白E和A活化,并阻碍细胞周期依赖性抑制因子,同样可以导致细胞永生化。在p53基因突变细胞中,E7蛋白可以起到空凋亡作用。因此,HPV16和HPV18的E6、E7基因已被确认为潜在的病毒致癌基因,成为免疫治疗的重要靶点。
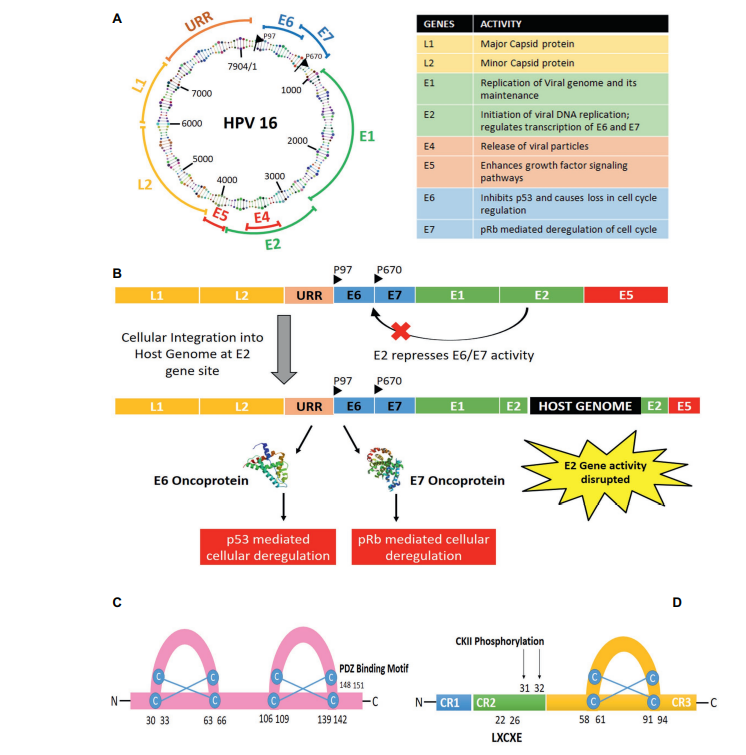
2. HPV E6/E7治疗性疫苗研究进展
HPV的E6和E7属于致癌蛋白,在感染细胞中持续表达,能刺激宫颈上皮细胞恶性转化。目前,有大量研究将各种形式的E6和E7抗原递送到抗原提呈细胞,诱导抗原特异性免疫应答,旨在分别激活HPV抗原特异性CD8+CTL反应和CD4+辅助T细胞反应,对表达E6和E7蛋白的细胞进行识别和杀伤,达到清除病毒和感染细胞的效果。
针对HPV治疗性疫苗,根据载体不同分为DNA疫苗、亚单位疫苗、活载体疫苗、树突状细胞疫苗等。围绕HPV E6和E7的多款治疗型疫苗先后进入临床验证,大量报道显示通过HPV E6和E7蛋白治疗,患者出现显著的免疫应答,具体见下表1[5]。

3. HPV MHC-1 Tetramer助力宫颈癌免疫治疗研究
CD8+T细胞上表达的T细胞受体(TCR)可以特异性识别MHC-抗原肽复合物,并与其结合,进而直接攻击并杀伤病原感染细胞、癌细胞等靶细胞。基于上述原理, Altman 等(1996年)使用MHC-抗原肽复合物形成的四聚体试剂,成功地利用流式细胞仪在单个细胞水平上对特异性T 细胞进行了检测。与传统的通过检测细胞因子、细胞毒性活性等间接检测方式不同,该技术不仅可以直接检测和分离抗原特异性T 细胞,也可以实现对其功能与表型等的详细分析,成为CTL细胞免疫应答监测的金标准,可在肿瘤免疫治疗领域广泛应用。
广州好芝生物科技有限公司研发团队结合HPV16/18 E6和E7蛋白表位肽研究最新成果,采用最新的抗原表位肽预测算法,针对中国人群高频HLA-A*0201/1101/2402,设计开发了相应的 MHC-I Tetramer,旨在助力HPV治疗性疫苗、TCR-T等免疫治疗产品研发及治疗后临床疗效评估。
病源 | 靶标 | Peptide | HLA分型 | 位置 |
HPV16 | E6 | EVYDFAFRDL | H-2K(b) | 48~57 |
HPV16 | E6 | TIHDIILECV | HLA-A0201 | 29~38 |
HPV16 | E6 | FAFRDLCIV | HLA-A0201 | 52~60 |
HPV16 | E6 | IILECVYCK | HLA-A1101 | 33~41 |
HPV16 | E6 | CYSLYGTTL | HLA-A2402 | 87~95 |
HPV16 | E6 | VYDFAFRDL | HLA-A2402 | 49~57 |
HPV16 | E7 | RAHYNIVTF | H-2D(b) | 49~57 |
HPV16 | E7 | YMLDLQPET | HLA-A*0201 | 11~20 |
HPV16 | E7 | YMLDLQPETT | HLA-A-0201 | 11~20 |
HPV16 | E7 | LLMGTLGIV | HLA-A0201 | 82~90 |
HPV16 | E7 | IVCPICSQK | HLA-A1101 | 89~97 |
HPV16 | E7 | RAHYNIVTF | HLA-A2402 | 49~57 |
HPV18 | E6 | KLPDLCTEL | HLA-A0201 | 13~21 |
HPV18 | E6 | KLTNTGLYNL | HLA-A0201 | 92~101 |
HPV18 | E6 | SVYGDTLEK | HLA-A1101 | 84~92 |
HPV18 | E6 | SIPHAACHK | HLA-A1101 | 59~67 |
HPV18 | E6 | VFEFAFKDLF | HLA-A2402 | 44~53 |
HPV18 | E6 | VYCKTVLEL | HLA-A2402 | 33~41 |
HPV18 | E7 | TLQDIVLHL | HLA-A0201 | 7~15 |
HPV18 | E7 | QLFLNTLSFV | HLA-A0201 | 88~97 |
HPV18 | E7 | GVNHQHLPAR | HLA-A1101 | 43~52 |
HPV18 | E7 | AFQQLFLNTL | HLA-A2402 | 85~84 |
参考文献:
[1] Jimenez A.M., Moulick A., Bhowmick S., et al. One-step detection of human Papilloma viral infection using quantum dot-nucleotide interaction specificity. Talanta, 2019, 205: 120111
[2] Murillo R., Ordonez-Reyes C. Human papillomavirus( HPV) vaccination: from clinical studies to immunization programs. Int J Gynecol Cancer, 2019, 29 ( 8): 1317-1326.
[3] Warburton A., Redmond C.J., Dooley K.E., et al.HPV integration hijacks and multimerizes a cellular enhancer to generate a viral-cellular super-enhancer that drives high viral oncogene expression[J].PLoS Genet,2018,14( 1) : e1007179.
[4] Szymonowicz K.A.,Chen J.J. Biological and clinical aspects of HPV-related cancers. Cancer Biol Med 2020:2095-3941
[5] 黄诗雯、宋硕、王致萍等. 人乳头瘤病毒治疗性疫苗的研究进展. 病毒学报,2020,第36卷,第2期